Организовано компанией АстраЗенека, баллы НМО не начисляются
Хроническая болезнь почек (ХБП) представляет собой глобальную проблему мирового здравоохранения, а также одну из ведущих причин смертности и инвалидизации населения всего мира.
В проекте «ХБП без ошибок» профессор Козиолова Н.А. разберет типичные ошибки при ведении коморбидных пациентов с ХБП и объяснит, как избегать этих ошибок в будущем
В рамках уроков будут также представлены клинические материалы, полезные в работе любого клинициста.
Спикер

Темы выпусков
Выпуск №1

Хроническая болезнь почек (ХБП) — это персистирующее в течение трех месяцев или более поражение органа вследствие действия различных этиологических факторов, анатомической основой которого является процесс замещения нормальных анатомических структур фиброзом, приводящий к его дисфункции [1]
Первичный скрининг на ХБП осуществляется с помощью определения расчётной скорости клубочковой фильтрации (СКФ) и определения альбуминурии с помощью альбумин-креатининового отношения в моче [2].
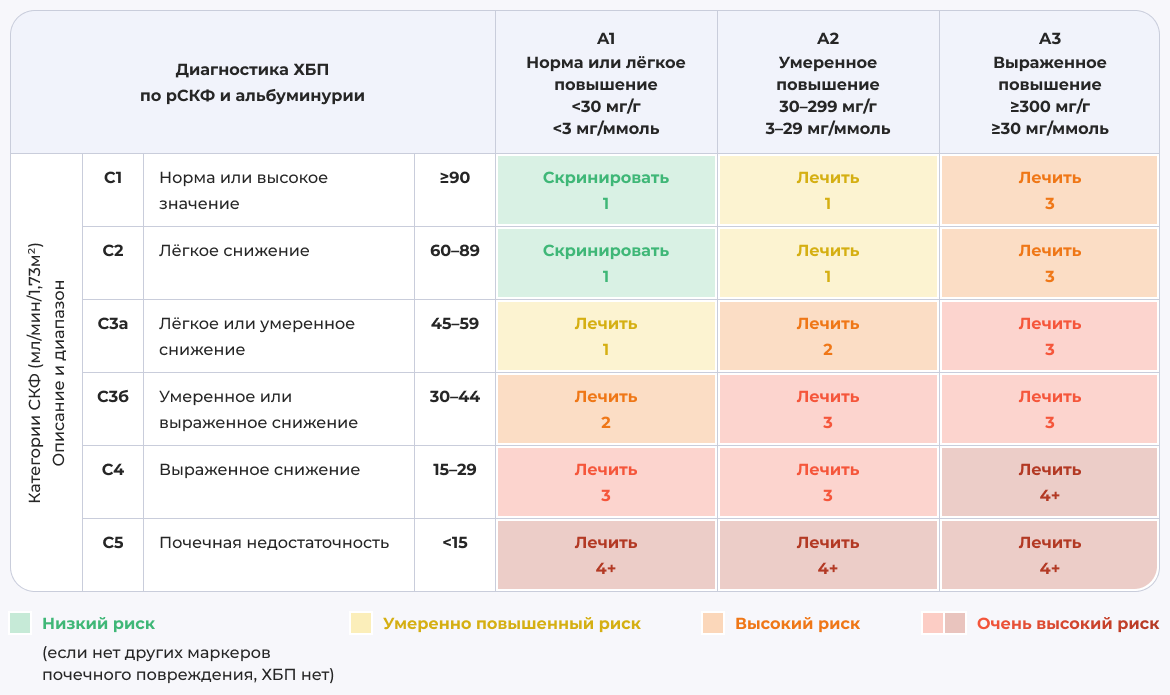
Примечание: Цифровые значения внутри таблицы — рекомендуемые показатели кратности определения лабораторных обследований (количество раз за год). Зеленый цвет означает отсутствие признаков ХБП по расчетной СКФ или альбуминурии, скрининг показан один раз в год. Для мониторинга диагностированной ХБП предлагаемая частота мониторинга варьируется от одного раза в год (желтый) до 4 и более раз в год (т. е. каждые 1–3 месяца (темно-красный)) в зависимости от риска прогрессирования ХБП и осложнений.
Источник: Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
Артериальная гипертензия (АГ) и ХБП широко распространены в мире: АГ встречается примерно у 30% взрослого населения, а ХБП у 10–15%. По мере прогрессирования ХБП распространённость АГ увеличивается и может достигать 80–90% на 4–5 стадии ХБП. АГ и ХБП являются независимыми факторами прогрессирования сердечно-сосудистых заболеваний.
В связи с этим достижение целевых показателей артериального давления (АД) — основная лечебная стратегия для достижения нефро- и кардиопротекции [3].
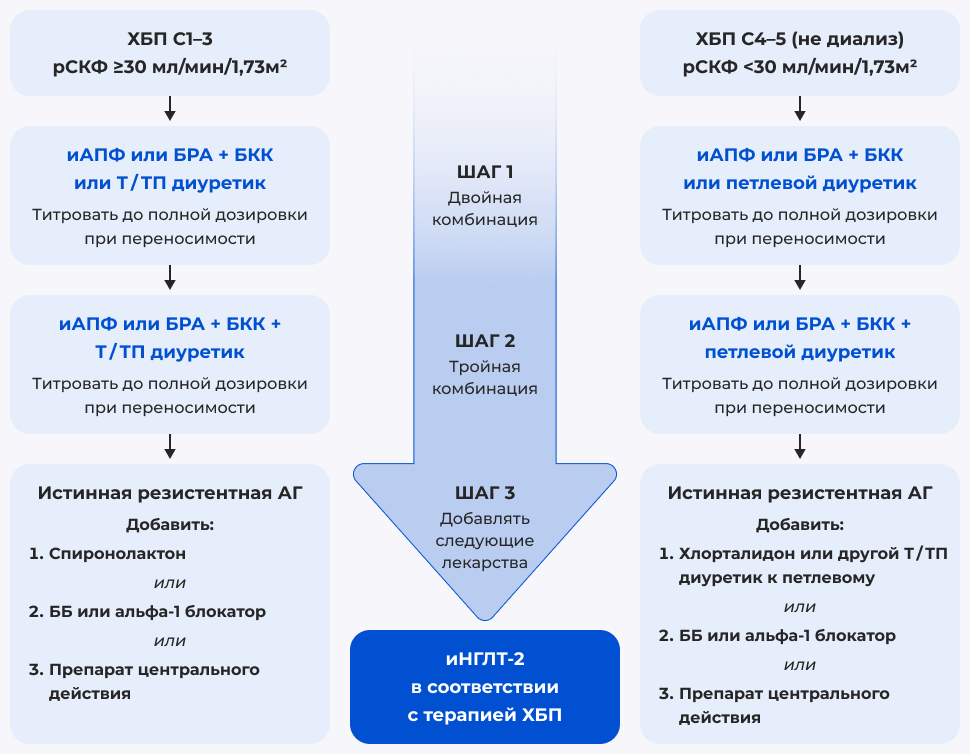
Список сокращений: АМР — антагонисты минералокортикодных рецепторов; ББ — бета-адреноблокаторы; БКК — блокаторы кальциевых каналов; БРА — блокаторы рецепторов ангиотензина II; иАПФ — ингибиторы ангиотензинпревращающего фермента; иНГТ2 — ингибиторы натрий глюкозного котранспортёра 2 типа; рСКФ — расчётная скорость клубочковой фильтрации; Т/ТП — тиазидный/тиазидоподобный.
Примечание: Каждый шаг терапии производится через 2–4 недели, достижение целевого АД за 3 месяца!
Принципы немедикаментозной терапии АГ
 Ограничение соли до 5 г в день (=2 г натрия)
Ограничение соли до 5 г в день (=2 г натрия)
В исследовании LowSALT CKD у взрослых пациентов с АГ и ХБП 3 и 4 стадии, отмечалось снижение АД со средней разницей –9,7 мм рт. ст. для САД и –3,9 мм рт. ст. для ДАД при выборе рациона с меньшим содержания натрия [5]. Помимо снижения АД, ограничение потребления соли потенцирует способность блокаторов ренин-ангиотензин альдостероновой системы (РААС) и диуретиков снижать уровень альбуминурии [6]. В рекомендациях KDIGO 2021 г. по ведению пациентов с АГ рекомендовано суточное потребление натрия менее 2 г, что соответствует 5 г соли [7].
 150 минут в неделю
150 минут в неделю
Для пациентов с ХБП и высоким АД предлагаются занятия физическими упражнениями средней интенсивности как минимум 150 минут в неделю или на том уровне, который хорошо переносится пациентом. При выборе нагрузок и их интенсивности для каждого отдельного пациента стоит учитывать физические возможности, когнитивные функции и риск падений [8].
Базовые принципы нефропротекции
К медикаментозным основам нефропротекции относятся препараты, которые способны уменьшать или замедлять рост альбуминурии и снижение СКФ [1, 2].
В этой связи выделяют 3 группы препаратов:
Блокаторы ренин-ангиотензин-альдостероновой системы.
Ингибиторы натрий — глюкозного ко-транспортёра 2 типа.
Нестероидные антагонисты минералокортикоидных рецепторов (только в подгруппе пациентов с СД 2 типа).
Все классы препаратов сочетаются друг с другом и могут применяться на разных стадиях ХБП при наличии показаний, в том числе и одномоментно.
Источники информации
- Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int. 2024 Apr;105(4S):S117-S314. doi: 10.1016/j.kint.2023.10.018.
- Foreman K.J., Marquez N., Dolgert A., et al. Forecasting life expectancy, years of life lost, and all-cause and cause-specific mortality for 250 causes of death: reference and alternative scenarios for 2016- 40 for 195 countries and territories. Lancet. 2018;392(10159):2052-90. DOI:10.1016/S0140- 6736(18)31694-5.
- Артериальная гипертензия у взрослых. Клинические рекомендации 2024.Российский кардиологический журнал. 2024;29(9):6117. https://doi.org/10.15829/1560-4071-2024-6117
- McMahon EJ, Bauer JD, Hawley CM, et al. A randomized trial of dietary sodium restriction in CKD. J Am Soc Nephrol. 2013;24(12):2096–2103. doi: 10.1681/ASN.2013030285
- Lambers Heerspink HJ, Holtkamp FA, Parving HH, et al. Moderation of dietary sodium potentiates the renal and cardiovascular protective effects of angiotensin receptor blockers. Kidney Int. 2012;82(3):330–337. doi: 10.1038/ki.2012.74
- KDIGO 2021 Clinical Practice Guideline for the Management of Blood Pressure in Chronic Kidney Disease. Kidney International (2021) 99, S1–S87
- Wu X, Yang L, Wang Y et al. Effects of combined aerobic and resistance exercise on renal function in adult patients with chronic kidney disease: a systematic review and meta-analysis. Clin Rehabil 2020;34(7):851-865. doi: 10.1177/0269215520924459.
Выпуск №2


Примечание: Цифровые значения внутри таблицы — рекомендуемые показатели кратности определения лабораторных обследований (количество раз за год). Зеленый цвет означает отсутствие признаков ХБП по расчетной СКФ или альбуминурии, скрининг показан один раз в год. Для мониторинга диагностированной ХБП предлагаемая частота мониторинга варьируется от одного раза в год (желтый) до 4 и более раз в год (т. е. каждые 1–3 месяца (темно-красный)) в зависимости от риска прогрессирования ХБП и осложнений.
Источник: Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
Хроническая сердечная недостаточность (ХСН) — клинический синдром, характеризующийся настоящими или предшествующими симптомами (одышка, повышенная утомляемость, отечность голеней и стоп) и признаками (повышение давления в яремных венах, хрипы в легких, периферические отеки) вследствие нарушения структуры и/или функции сердца, приводящего к снижению сердечного выброса и/или повышению давления наполнения сердца в покое или при нагрузке и/или увеличению уровней натрийуретических пептидов [1].
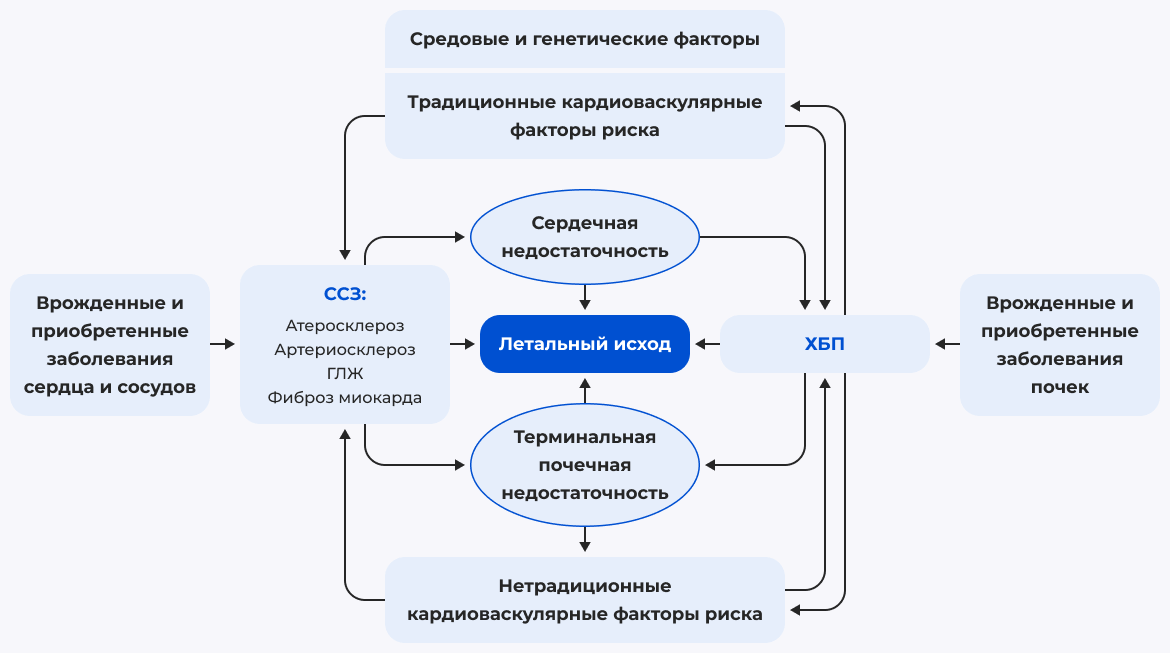
Основы взаимосвязей ХСН и ХБП
Взаимоотношения нарушенной функции почек и изменений сердечно-сосудистой системы выстраиваются по типу обратной связи, носят многогранный характер [2] и обозначаются в литературе как «кардио-ренальный синдром» (КРС) [3].
Ключевыми аспектами патогенеза кардио-ренального синдрома являются:
Прогрессирование гемодинамических нарушений (снижение сердечного выброса, формирование венозного застоя и повышение внутрибрюшного давления).
Нейрогуморальная активация (симпатическая нервная система (СНС) и ренин-ангиотензин-альдостероновая система (РААС), избыточный синтез эндотелина, вазопрессина и др.).
Эндотелиальная дисфункция.
Воспаление и окислительный стресс.
Атеросклеротическое поражение сосудов.
Задержка натрия и воды.
Анемия.
Ряд других факторов.
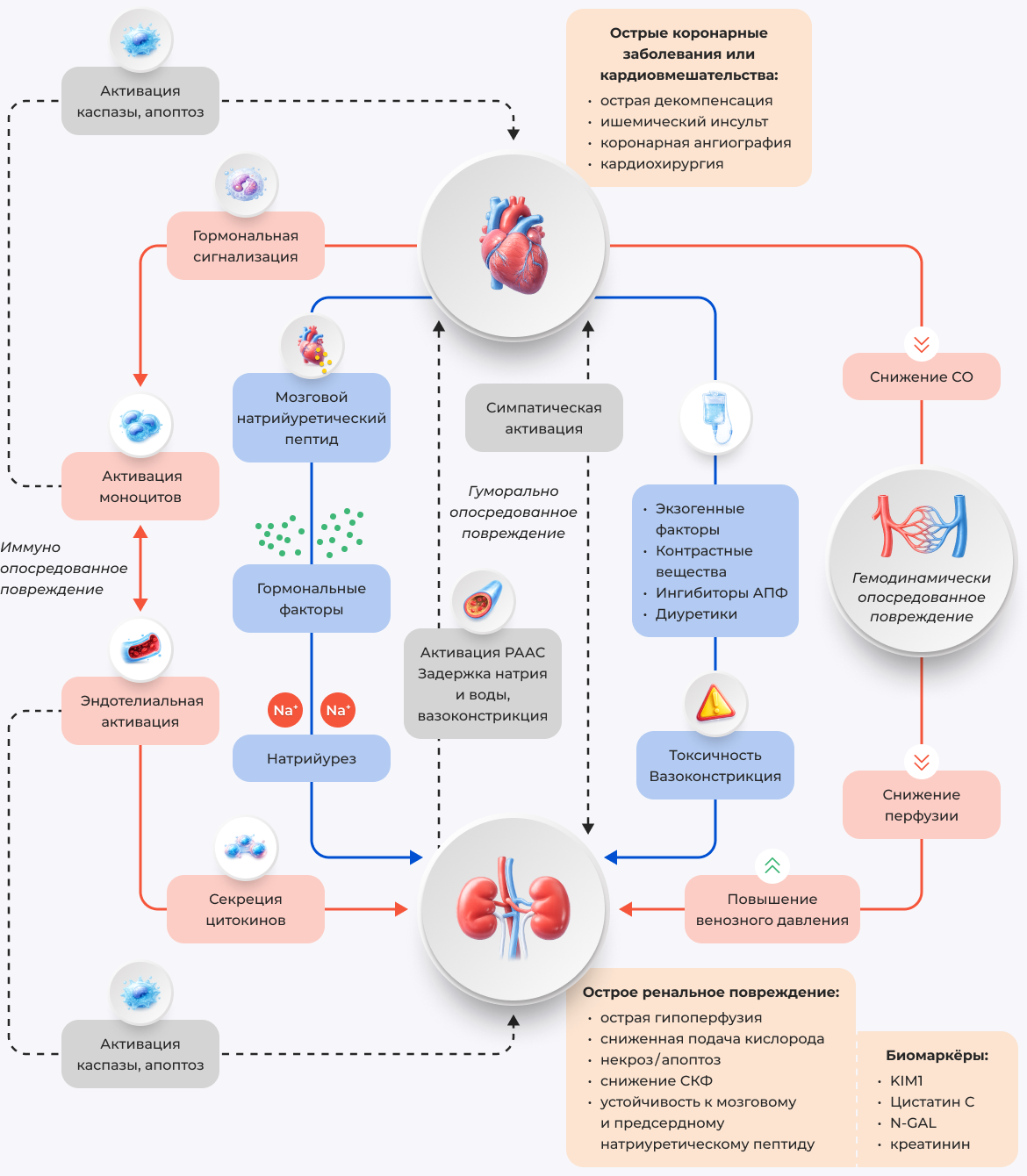
Список сокращений: РААС — ренин-ангиотензин-альдостероновая система; CO — монооксид углерода; АПФ — ангиотензин превращающий фермент; KIM1 — Kidney injury molecule 1 — молекула повреждения почек 1; N-GAL — Neutrophil gelatinase-associated lipocalin — липокалин, ассоциированный с желатиназой нейтрофилов.
Адаптировано из [3].
Выделяют пять типов взаимосвязей патологии сердечно-сосудистой системы и почек [3]:
- 1 тип Острый кардио-ренальный синдром (острое ухудшение функции сердца, приводящее к повреждению и/или дисфункции почек).
- 2 тип Хронический (хронические нарушения функции сердца, приводящие к повреждению или дисфункции почек).
- 3 тип Острый ренокардиальный синдром (острое повреждение почек, приводящее к патологии сердца и/или его дисфункции).
- 4 тип Хронический ренокардиальный синдром (ХБП, приводящая к повреждению сердца, заболеванию и/или его дисфункции).
- 5 тип Вторичный кардио-ренальный синдром (системные состояния, приводящие к одновременному повреждению и/или дисфункции сердца и почек).
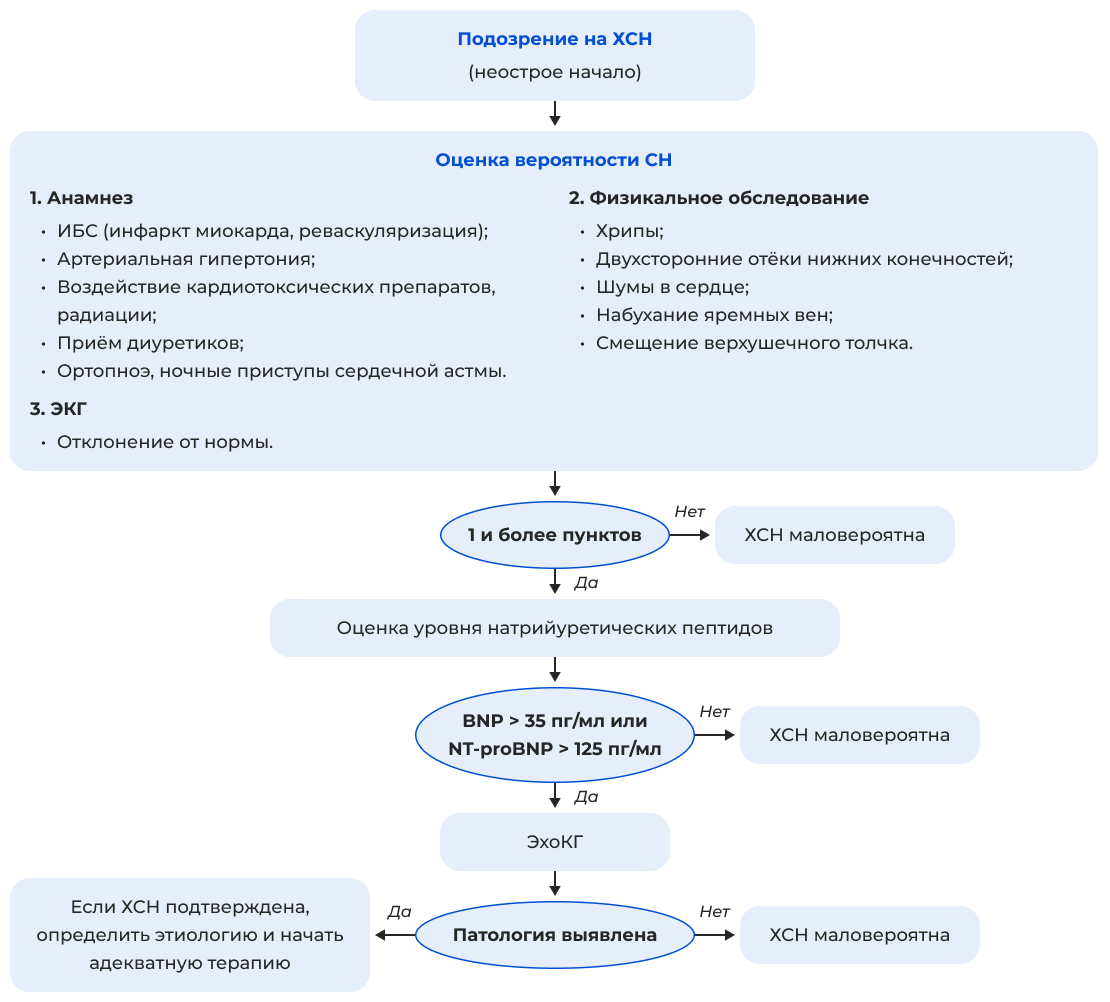
Алгоритм диагностики ХСН
Характеристики ХСН в зависимости от фракции выброса левого желудочка
| Тип ХСН | Со сниженной фракцией выброса (ФВ) левого желудочка (ЛЖ) (ХСНнФВ) | С умеренно сниженной ФВ ЛЖ (ХСНунФВ) | С сохраненной ФВ ЛЖ (ХСНсФВ) |
| Критерий 1 | Симптомы ± признаки* | Симптомы ± признаки* | Симптомы ± признаки* |
| Критерий 2 | ФВ ЛЖ ≤40% | ФВ ЛЖ 40–49%** | ФВ ЛЖ ≥50% |
| Критерий 3 | Объективные признаки структурных и/или функциональных нарушений со стороны сердца, согласующиеся с наличием диастолической дисфункции ЛЖ/повышенного давления наполнения ЛЖ, включая повышенный уровень натрийуретических пептидов*** |
Примечание: * — симптомы могут отсутствовать на ранних стадиях сердечной недостаточности (СН) или у пациентов, получающих диуретическую терапию.
** — при диагностике ХСНунФВ наличие признаков структурного поражения сердца (например, увеличение размера левого предсердия (ЛП), гипертрофия ЛЖ (ГЛЖ) или эхокардиографические признаки нарушения наполнения ЛЖ) делает диагноз более вероятным.
*** — концентрическая гипертрофия ЛЖ (индекс массы ЛЖ ≥95 г/м2 у женщин и ≥115 г/м2 у мужчин; индекс относительной толщины стенок ЛЖ >0,42); расширение левого предсердия (индекс его объёма >34 мл/м2 при синусовом ритме и >40 мл/м2 при фибрилляции предсердий (ФП)); допплеровское соотношение Е/е" в покое >9; уровень N-концевого пропептида натрийуретического гормона (В-типа) (NT-proBNP)/ мозгового натрийуретического пептида (BNP) >125/35 пг/мл при синусовом ритме или >365/105 пг/мл при ФП; систолическое давление в легочной артерии >35 мм рт. ст. или скорость трикуспидальной регургитации >2,8 м/с. Точность диагностики ХСНсФВ будет тем выше, чем больше этих признаков присутствует у пациента.
Адаптировано из [1].
Классификация ХСН по стадиям экспертов Российского кардиологического общества 2024 года
| Предстадия сердечной недостаточности | Стадия 1 | Стадия 2 |
| Нет симптомов и признаков ХСН в настоящем и прошлом. Наличие признаков структурного и/или функционального поражения сердца и/или повышения уровня мозгового натрийуретического пептида. | Есть клинические проявления: симптомы и признаки ХСН в настоящем или прошлом, вызванные нарушением структуры и/или функции сердца. | Далеко зашедшая, клинически тяжелая ХСН: тяжелые симптомы и признаки ХСН, повторные госпитализации по поводу ХСН, несмотря на попытки оптимизировать терапию ХСН или непереносимость терапии ХСН. |
Адаптировано из [1].
Классификация ХСН по функциональному классу (ФК)
| I ФК | II ФК | III ФК | IV ФК |
Ограничения физической активности отсутствуют:
| Незначительное ограничение физической активности:
| Заметное ограничение физической активности:
| Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта:
|
Адаптировано из [1].
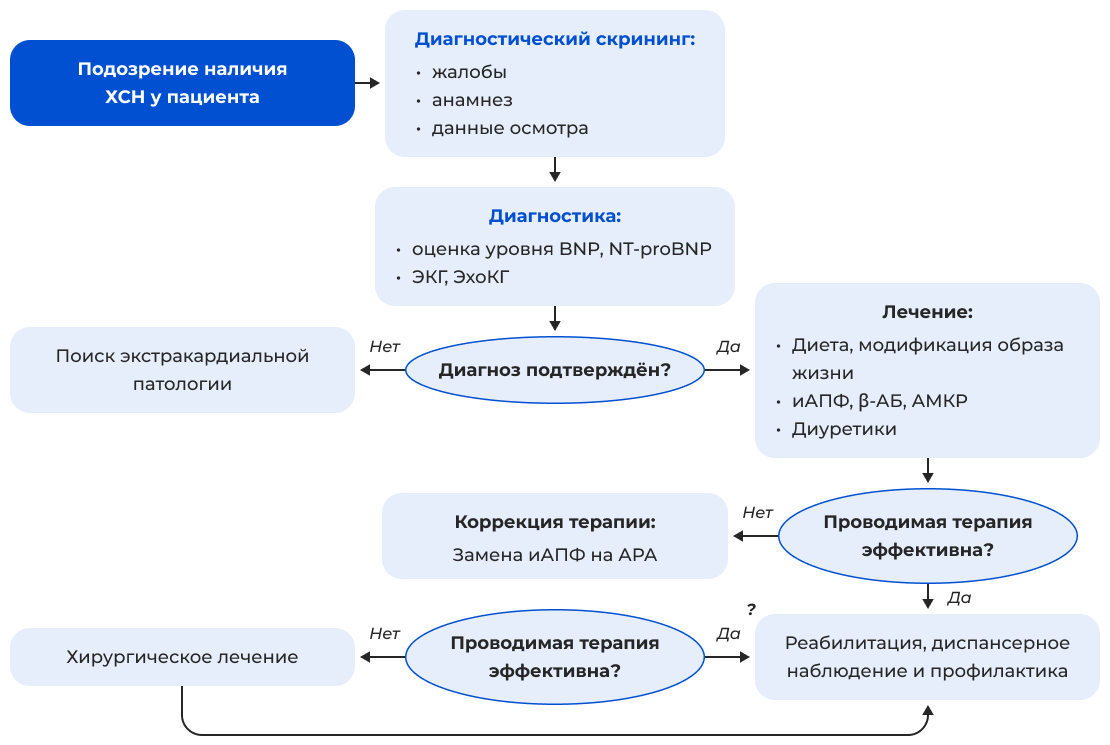
Алгоритм ведения больного ХСН
Влияние терапии ХСН на течение ХБП
С учётом концепции кардио-ренального синдрома в подходах к терапии на первый план выходят препараты, которые обладают системным воздействием на процессы воспаления, ремоделирования миокарда и замедление потери функции почек.
Такому запросу отвечают 2 класса лекарственных средств, которые составляют первую линию терапии и сочетаются друг с другом в двойной комбинации, в зависимости от показаний [1,2]:
Ингибиторы ангиотензин превращающего фермент (иАПФ)/ антагонисты рецепторов ангиотензина (АРА).
Ингибиторы натрий глюкозного ко-транспортёра 2 типа (иНГЛТ-2).
Особенностью такого подхода в лечении является не просто устранение симптомов заболеваний, но и повышение качества жизни, снижение числа госпитализаций по причине декомпенсации ХСН, а также улучшение сердечно-сосудистого и почечного прогнозов [1].
Особенности применения терапии ХСН у пациента с ХБП
 Практические аспекты применения валсартана+сакубитрила у пациентов с хронической сердечной недостаточностью со сниженной фракцией выброса (ХСНнФВ) [1]
Практические аспекты применения валсартана+сакубитрила у пациентов с хронической сердечной недостаточностью со сниженной фракцией выброса (ХСНнФВ) [1]
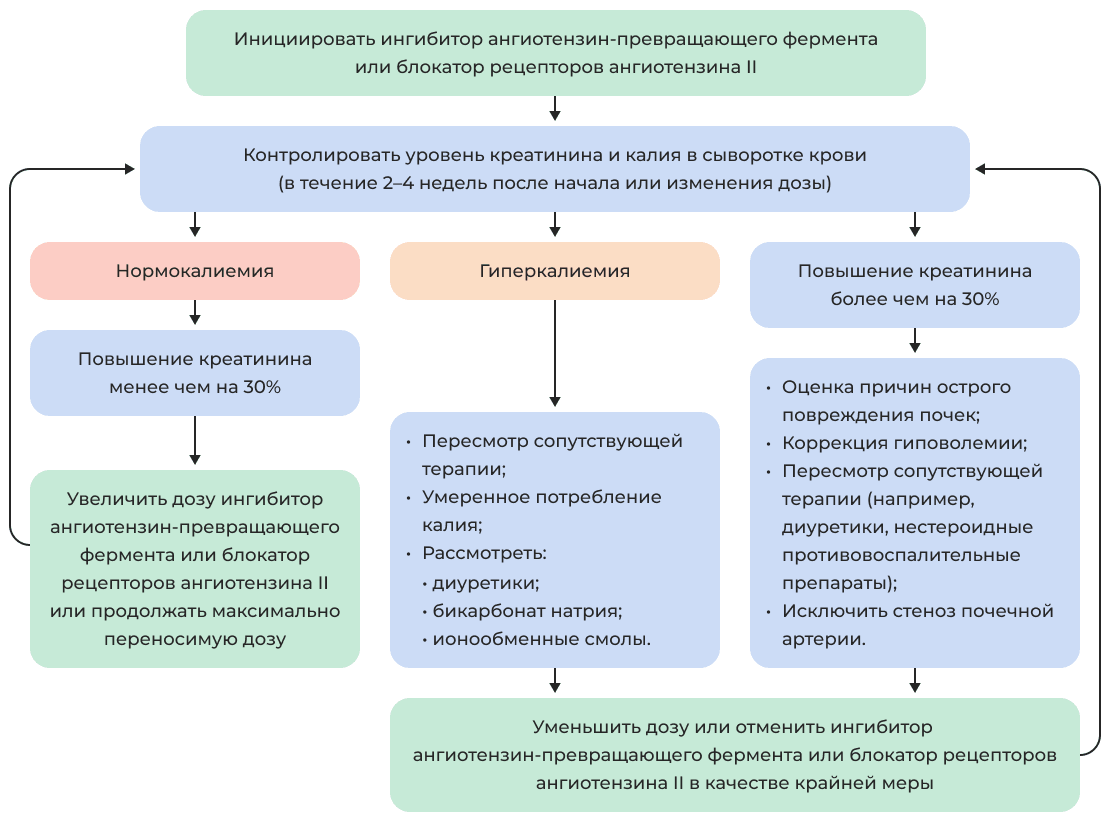
Перед назначением необходим контроль уровня калия и креатинина крови.
Стартовая доза может быть снижена до 24/26 мг 2 раза в день у пациентов с систолическим артериальным давлением (САД) 100–110 мм рт.ст., ранее не принимавших ингибиторов ангиотензин превращающего фермента (иАПФ) или антагонистов рецепторов агиотензина (АРА) и скоростью клубочковой фильтрации (СКФ) 30–60 мл/мин/1,73 м2.
Рекомендован контроль биохимического анализа крови (мочевина, креатинин, калий) через 1–2 недели после начала и через 1–2 недели после окончательного титрования дозы; дальнейшее мониторирование биохимического анализа крови 1 раз в 4 месяца.
Начало терапии рекомендовано при стабильной гемодинамике и уровне САД не менее 90 мм рт.ст.
Противопоказания к назначению:
Ранее выявленный двусторонний стеноз почечных артерий.
СКФ <30 мл/мин/1,73 м2.
Симптоматическая гипотония или САД <90 мм рт.ст.
Применение с осторожностью/под контролем специалиста-кардиолога:
Значимая гиперкалиемия (калий >5,0 ммоль/л).
Назначение препарата не менее чем через 36 часов от момента отмены иАПФ ввиду опасности развития ангионевротического отека.
Вероятные проблемы со стороны почек и варианты их решения:
После начала терапии возможно повышение уровня мочевины, креатинина и калия крови, однако, если эти изменения незначимые и бессимптомные — нет необходимости вносить изменения в терапию.
При увеличении концентрации калия до уровня 5,5 ммоль/л и снижении СКФ до 30 мл/мин/1,73 м2 необходимо уменьшение дозы препарата в 2 раза.
Если после начала терапии наблюдается чрезмерное увеличение концентрации мочевины, креатинина и калия крови — необходимо отменить все препараты, обладающие возможным нефротоксическим эффектом (например, нестероидные противовоспалительные препараты (НПВП)), калийсберегающие диуретики; при отсутствии признаков гиперволемии необходимо рассмотреть вопрос об уменьшении дозы петлевых диуретиков, особенно это касается пациентов, находящихся на терапии ингибиторами натрий глюкозного ко-транспортёра 2 типа (иНГЛТ-2).
При неэффективности предыдущих мероприятий уменьшить дозу препарата в 2 раза с последующим контролем креатинина и калия крови через 2 недели; только после этого рассмотреть вопрос о снижении дозы/отмене антагонистов минералокортикоидных рецепторов (АМКР) (консультация специалиста-кардиолога).
При увеличении уровня калия >6,0 ммоль/л и дальнейшем снижении СКФ следует прекратить прием препарата и обратиться за консультацией к специалистам (кардиолог, нефролог).
Продолжить мониторирование калия и креатинина крови до их стабилизации.
 Практические аспекты применения иАПФ у пациентов с ХСНнФВ [1]
Практические аспекты применения иАПФ у пациентов с ХСНнФВ [1]
Начало терапии иАПФ рекомендовано при стабильной гемодинамике и уровне САД не менее 85 мм рт.ст.
Контроль биохимического анализа крови (мочевина, креатинин, калий) через 1–2 недели после начала и через 1–2 недели после окончательного титрования дозы; дальнейшее мониторирование биохимического анализа крови 1 раз в 4 месяца.
Противопоказания к назначению со стороны почек:
Ранее выявленный двусторонний стеноз почечных артерий.
Применение с осторожностью/под контролем специалиста-кардиолога:
Значимая гиперкалиемия (калий >5,0 ммоль/л).
Значимые нарушения функции почек (уровень креатинина >221 мкмоль/л или >2,5 мг/дл) или СКФ <30 мл/мин/1,73 м2.
Симптомная или выраженная бессимптомная артериальная гипотония (САД <90 мм рт.ст.).
Вероятные проблемы со стороны почек и варианты их решения:
После начала терапии иАПФ возможно повышение уровня мочевины, креатинина и калия крови, однако, если эти изменения незначимые и бессимптомные — нет необходимости вносить изменения в терапию.
После начала терапии иАПФ допустимо увеличение уровня креатинина на 50% выше исходных значений, или до 226 мкмоль/л (3,0 мг/дл) или снижения СКФ до 25 мл/мин/1,73 м2.
Также допустимо увеличение калия до уровня ≤5,5 ммоль/л.
Если после начала терапии иАПФ наблюдается чрезмерное увеличение концентрации мочевины, креатинина и калия крови — необходимо отменить все препараты, обладающие возможным нефротоксическим эффектом (например, НПВП), калийсберегающие диуретики; при отсутствии признаков гиперволемии необходимо рассмотреть вопрос об уменьшении дозы петлевых диуретиков; перевести пациента на прием иАПФ с двойным путем выведения (печень-почки).
При неэффективности предыдущих мероприятий уменьшить дозу иАПФ в 2 раза с последующим контролем креатинина и калия через 2 недели; только после этого рассмотреть вопрос о снижении дозы/отмене АМКР (консультация специалиста-кардиолога).
При увеличении концентрации калия >5,5 ммоль/л, креатинина более чем на 100% или до уровня 310 мкмоль/л (3,5 мг/д) или снижения СКФ <20 мл/мин/1,73 м2, следует прекратить прием иАПФ и обратиться за консультацией к специалистам (кардиолог, нефролог).
Необходим тщательный контроль биохимических показателей крови до их нормализации.
 Практические аспекты применения АМКР у пациентов с ХСНнФВ [1]
Практические аспекты применения АМКР у пациентов с ХСНнФВ [1]
Перед началом терапии оценить уровень калия и креатинина крови.
Рекомендован контроль калия и креатинина крови через 1, 4, 8 и 12 недель; 6, 9 и 12 месяцев; далее каждые 4 месяца лечения.
Если при применении стартовых доз АМКР происходит увеличение концентрации калия крови >5,5 ммоль/л или креатинина >221 мкмоль/л (2,5 мг/дл) или снижения СКФ <30 мл/мин/ 1,73 м2 необходимо уменьшить дозу препарата в 2 раза и тщательно мониторировать калий и креатинин крови.
При увеличении концентрации калия ≥6,0 ммоль/л или креатинина >310 мкмоль/л (3,5 мг/дл) или снижения СКФ <20 мл/мин/1,73 м2 необходимо немедленно прекратить лечение спиронолактоном или эплереноном и обратиться за консультацией к специалистам (кардиолог, нефролог).
Противопоказания:
Повышение уровня калия >6,0 ммоль/л, повышение уровня креатинина >310 мкмоль/л (3,5 мг/дл) или снижения СКФ <20 мл/мин/1,73 м2.
Применение с осторожностью/консультация специалиста-кардиолога в следующих случаях:
До назначения антагонистов альдостерона концентрация калия в крови >5,0 ммоль/л.
Серьезное нарушение функции почек (креатинин крови >221 мкмоль/л или 2,5 мг/дл или снижение СКФ <30 мл/мин/1,73 м2).
Вероятные проблемы со стороны почек и варианты их решения:
Наиболее опасно развитие выраженной гиперкалиемии ≥6,0 ммоль/л, что встречается в повседневной клинической практике значительно чаще, чем в проведенных исследованиях.
 Практические аспекты применения иНГЛТ-2 у пациентов с ХСНнФВ [1]
Практические аспекты применения иНГЛТ-2 у пациентов с ХСНнФВ [1]
Начало терапии рекомендовано при стабильной гемодинамике и уровне САД не менее 95 мм рт.ст.
После начала терапии СКФ может снижаться незначительно, однако при длительном приеме препараты обладают нефропротективным эффектом.
Противопоказаны при СКФ <20 мл/мин/1,73 м2.
Противопоказаны при СД1 типа.
иНГЛТ-2 могут увеличивать диурез в сочетании с валсартаном/сакубитрилом и/или диуретиками.
 Практические аспекты применения диуретиков у пациентов с ХСНнФВ [1]
Практические аспекты применения диуретиков у пациентов с ХСНнФВ [1]
Перед назначением необходим контроль уровня калия и креатинина крови.
Контроль электролитов, креатинина и мочевины крови через 1–2 недели после инициации терапии или изменения дозы.
Применение с осторожностью/под контролем специалиста-кардиолога:
Гипокалиемия, калий <3,5 ммоль/л, может ухудшаться на фоне применения диуретической терапии.
Значимая почечная дисфункция при креатинине 221 мкмоль/л или СКФ <30 мл/мин/1,73 м2, которая может ухудшаться на фоне проводимой диуретической терапии или отсутствовать диуретический эффект на проводимую терапию (особенно тиазидными диуретиками).
Необходимо дифференцировать развитие гипотонии и нарушения функции почек при чрезмерном использовании диуретиков и вследствие нарастания симптомов ХСН. Отличие заключается в отсутствии симптомов задержки жидкости при чрезмерном применении диуретиков. В этом случае гипотония и развитие азотемии обусловлено гиповолемией, что потенцируется сопутствующей терапией иАПФ и бета-адреноблокаторами (β-АБ). Регресс симптомов происходит после временной отмены и последующего уменьшения поддерживающей дозы диуретиков.
 Практические аспекты применения АРА у пациентов с ХСНнФВ [1]
Практические аспекты применения АРА у пациентов с ХСНнФВ [1]
Противопоказания (со стороны почек):
Двухсторонний стеноз почечных артерий.
Применение с осторожностью/консультация специалиста-кардиолога в следующих случаях:
Склонность к развитию гиперкалемии (калий >5,0 ммоль/л).
Выраженное нарушение функции почек (креатинин >221 мкмоль/л или >2,5 мг/дл).
После начала терапии АРА возможно повышение уровня мочевины, креатинина и калия крови, если эти изменения не превышают указанных ниже значений и бессимптомные — нет необходимости вносить изменения в терапию.
После начала терапии АРА допустимо увеличение уровня креатинина на 50% выше исходных значений или до 266 мкмоль/л (3,0 мг/дл), или снижение СКФ до 25 мл/мин/1,73 м2.
Допустимо увеличение калия ≤5,5 ммоль/л.
При увеличении концентрации калия >5,5 ммоль/л, креатинина более чем на 100% или до уровня 310 мкмоль/л (3,5 мг/дл) или снижении СКФ <20 мл/мин/1,73 м2, следует прекратить прием АРА и обратиться за консультацией к специалистам (кардиолог, нефролог).
Источники информации
- Галявич А.С., Терещенко С.Н., Ускач Т.М. и соавт. Хроническая сердечная недостаточность. Клинические рекомендации 2024. Российский кардиологический журнал. 2024;29(11):6162. https://doi.org/10.15829/1560-4071-2024-6162.
- Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024. Режим доступа: https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
- Ajibowo AO, Okobi OE, Emore E, et al. Cardiorenal Syndrome: A Literature Review. Cureus. 2023;15(7):e41252. doi:10.7759/cureus.41252
Выпуск №3


Примечание: Цифровые значения внутри таблицы — рекомендуемые показатели кратности определения лабораторных обследований (количество раз за год). Зеленый цвет означает отсутствие признаков ХБП по расчетной СКФ или альбуминурии, скрининг показан один раз в год. Для мониторинга диагностированной ХБП предлагаемая частота мониторинга варьируется от одного раза в год (желтый) до 4 и более раз в год (т. е. каждые 1–3 месяца (темно-красный)) в зависимости от риска прогрессирования ХБП и осложнений.
Источник: Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
Сахарный диабет (СД) — это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, его действия или сочетания данных факторов. Хроническая гипергликемия при СД сопровождается повреждением, дисфункцией и недостаточностью различных органов и систем, в особенности глаз, почек, периферических нервов, сердца и кровеносных сосудов [1].
Сахарный диабет 2 типа (СД 2) — нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее [2].
Классификация СД (ВОЗ, 1999, с дополнениями)
СД 1 типа
| Деструкция бета-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности |
| СД 2 типа |
|
| Другие специфические типы СД |
|
| Гестационный СД | Возникает во время беременности (за исключением манифестации СД во время беременности) |
Адаптировано из [1].
Другие специфические типы СД
| Генетические дефекты функции β-клеток | |
|
|
| Генетические дефекты действия инсулина | |
|
|
| Заболевания экзокринной части поджелудочной железы | |
|
|
| Эндокринопатии | |
|
|
| СД, индуцированный лекарственными препаратами или химическими веществами | |
|
|
| Инфекции | |
|
|
| Необычные формы иммунологически опосредованного СД | |
|
|
| Другие генетические синдромы, иногда сочетающиеся с СД | |
|
|
Адаптировано из [1].
Диагностические критерии СД и других нарушений гликемии (ВОЗ, 1999–2013)
| Время определения | Концентрация глюкозы, ммоль/л1 |
| Венозная плазма2 | |
| Норма | |
| Натощак и | <6,1 |
| Через 2 часа после ПГТГ | <7,8 |
| Сахарный диабет3 | |
| Натощак или | ≥7,0 |
| Через 2 часа после ПГТГ или | ≥11,1 |
| Случайное определение4 | ≥11,1 |
| Нарушение толерантности к глюкозе | |
| Натощак (если определяется) и | <7,0 |
| Через 2 часа после ПГТГ | ≥7,8 <11,1 |
| Нарушение гликемии натощак | |
| Натощак (если определяется) и | ≥6,1 <7,0 |
| Через 2 часа после ПГТГ (если определяется) | <7,8 |
| Норма у беременных | |
| Натощак и | <5,1 |
| Через 1 час после ПГТГ и | <10,0 |
| Через 2 часа после ПГТГ | <8,5 |
| Гестационный сахарный диабет | |
| Натощак и | ≥5,1 <7,0 |
| Через 1 час после ПГТГ и | ≥10,0 |
| Через 2 часа после ПГТГ | ≥8,5 <11,1 |
Сокращение: ПГТТ — пероральный глюкозотолерантный тест.
Примечание: 1 — Диагностика проводится на основании лабораторных определений уровня гликемии.
2 — Возможно использование сыворотки.
3 — Диагноз сахарного диабета всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами. Диагноз гестационного СД может быть поставлен на основании однократного определения гликемии.
4 — При наличии классических симптомов гипергликемии.
Адаптировано из [1].
Диабетическая болезнь почек / Диабетическая нефропатия
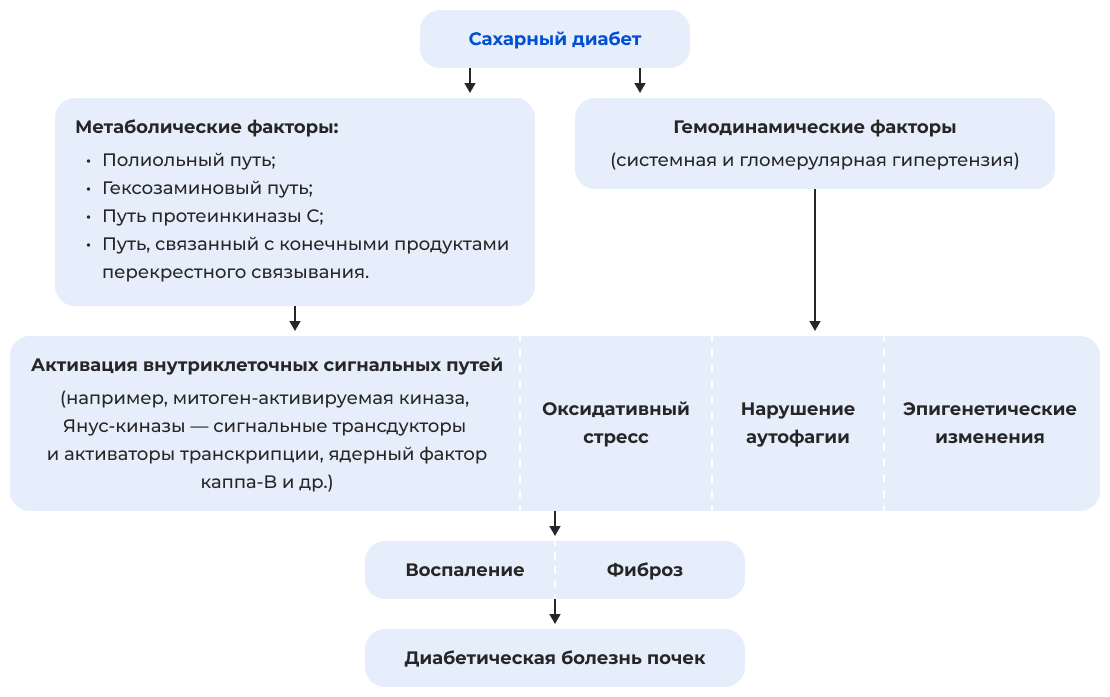
Поражение почек при СД — одна из ведущих причин развития ХБП во всём мире: более трети людей с СД 1 типа (СД 1) и около половины людей с СД 2 типа имеют снижение функции органа различной выраженности [3]. В настоящее время в мировой литературе применяется термин диабетическая болезнь почек (ДБП) — более актуальное определение патологического состояния, в сравнении с диабетической нефропатией (ДН), так как отражает широкий спектр вариантов поражения почек при СД: утолщение гломерулярной базальной мембраны клубочков почек, прогрессирующую потерю подоцитов и расширение интерстициального матрикса, в результате чего развиваются гломерулосклероз и тубулоинтерстициальный фиброз [3]. Патогенез ДБП/ДН включает клеточную аутофагию, воспалительные реакции, окислительный стресс и ряд других механизмов [4].
Схема патогенеза ДБП
Стратегия терапии ХБП при СД
Терапия пациентов с сочетанием СД и ХБП направленна на снижение рисков прогрессирования снижения функции почек и сердечно-сосудистых заболеваний [5]. Комплексный лечебный подход включает в себя основы изменения образа жизни и самоконтроля. Наряду с этим должна применяться лекарственная терапия с доказанными кардио- и нефропротективными эффектами.
Контроль факторов риска заболеваний почек и сердечно-сосудистой системы у пациентов с ДПБ
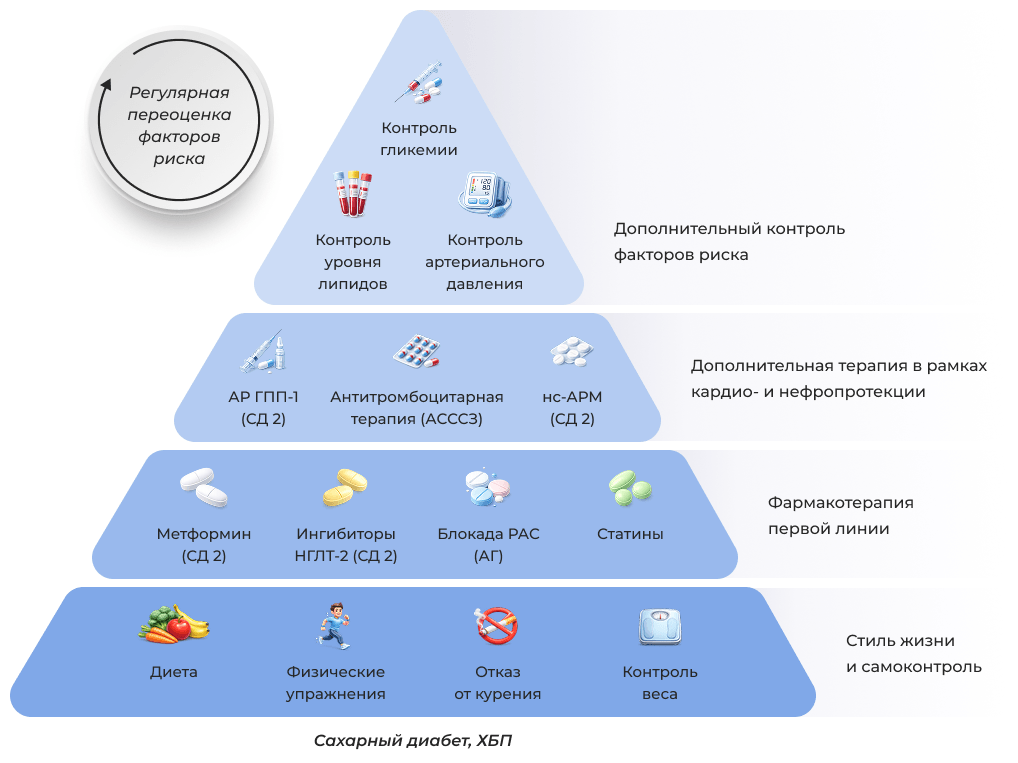
Примечание:
- • Контроль гликемии основан на применении инсулина при СД 1 и комбинации метформина и ингибиторов натрий-глюкозного ко-транспортера-2 (иНГЛТ2) при СД 2.
- • Метформин возможно применять при расчетной скорости клубочковой фильтрации (рСКФ) ≥30 мл/мин/1,73 м2, в то время как терапию иНГЛТ2 следует начинать при рСКФ ≥20 мл/мин/1,73 м2 и продолжать при хорошей переносимости вплоть до начала диализа или до трансплантации.
- • Пациентам с альбуминурией и артериальной гипертензией (АГ) рекомендуется блокада ренин-ангиотензиновой системы (РАС).
- • Статины рекомендованы всем пациентам с СД 1 / СД 2 и ХБП.
- • Агонисты рецепторов глюкагоноподобного пептида-1 (АР ГПП-1) являются предпочтительными сахароснижающими препаратами для пациентов с СД 2, если иНГЛТ2 и метформина недостаточно для достижения целевых показателей гликемии или при их непереносимости.
- • Нестероидный антагонист минералокортикоидных рецепторов (НС-АМР) может быть добавлен к терапии первой линии у пациентов с СД 2 и высоким остаточным риском прогрессирования ХБП и сердечно-сосудистых событий, о чем свидетельствует стойкая альбуминурия (>30 мг/г [>3 мг/ммоль]).
- • Ацетилсалициловую кислоту, как правило, следует применять на протяжении всей жизни для вторичной профилактики среди пациентов с установленным сердечно-сосудистым заболеванием, и её можно рассмотреть для первичной профилактики среди пациентов с высоким риском атеросклеротиеского сердечно-сосудистого заболевания (АСССЗ).
Адаптировано из [5].
Холистический подход к улучшению исходов у пациентов с СД и ХБП
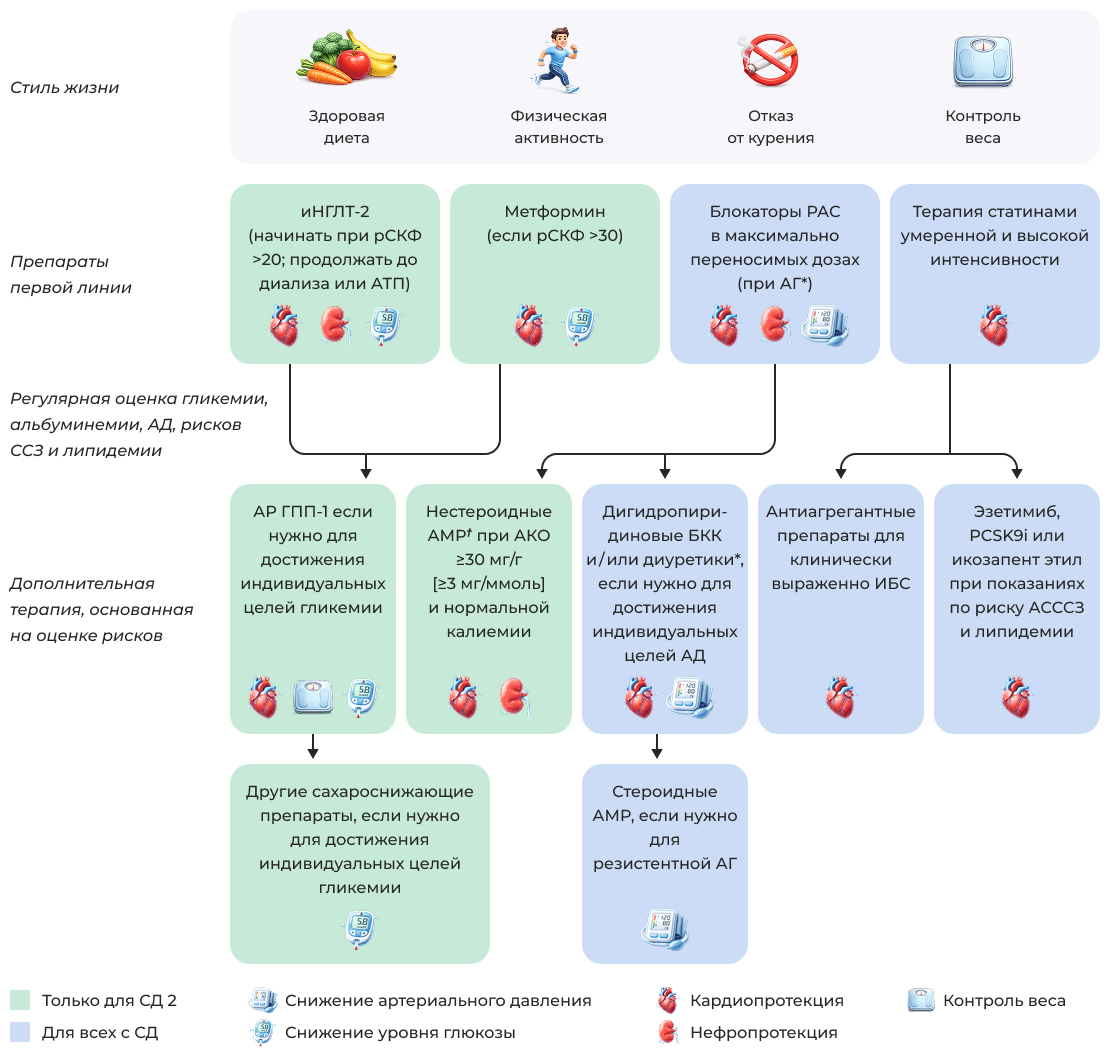
Список сокращений: АКО — отношение альбумина к креатинину в моче; АР ГПП-1 — агонист рецепторов глюкагоноподобного пептида-1; АСССЗ — атеросклеротическое сердечно-сосудистое заболевание; иНГЛТ2 — ингибитор натрий-глюкозного ко-транспортера-2 типа; РАС — ренин-ангиотензиновая система; рСКФ — расчетная скорость клубочковой фильтрации; ССЗ — сердечно-сосудистое заболевание; PCSK9i — ингибитор пропротеинконвертазы субтилизин/кексинового типа 9.
Примечание: * — Ингибитор ангиотензин-превращающего фермента (иАПФ) или блокатор рецепторов ангиотензина II (БРА) являются первой линией терапии артериальной гипертензии (АГ) при наличии альбуминурии, дополнительно также могут быть рассмотрены дигидропиридиновые блокаторы кальциевых каналов (БКК) или диуретики; для достижения целевого артериального давления (АД) часто необходимы все 3 класса препаратов.
† — Финеренон в настоящее время является единственным нестероидным антагонистом минералокортикоидных рецепторов (НС-АМР) с доказанными клиническими преимуществами в отношении почек и сердечно-сосудистой системы.
Адаптировано из [5].
Мониторинг сывороточного креатинина и калия во время лечения ингибиторами ренин-ангиотензин-альдостероновой системы: коррекция дозы и мониторинг побочных эффектов
Рекомендуемый темп интенсификации лечения у больных СД 2, в зависимости от уровня гликированного гемоглобина (HbA1c) в дебюте
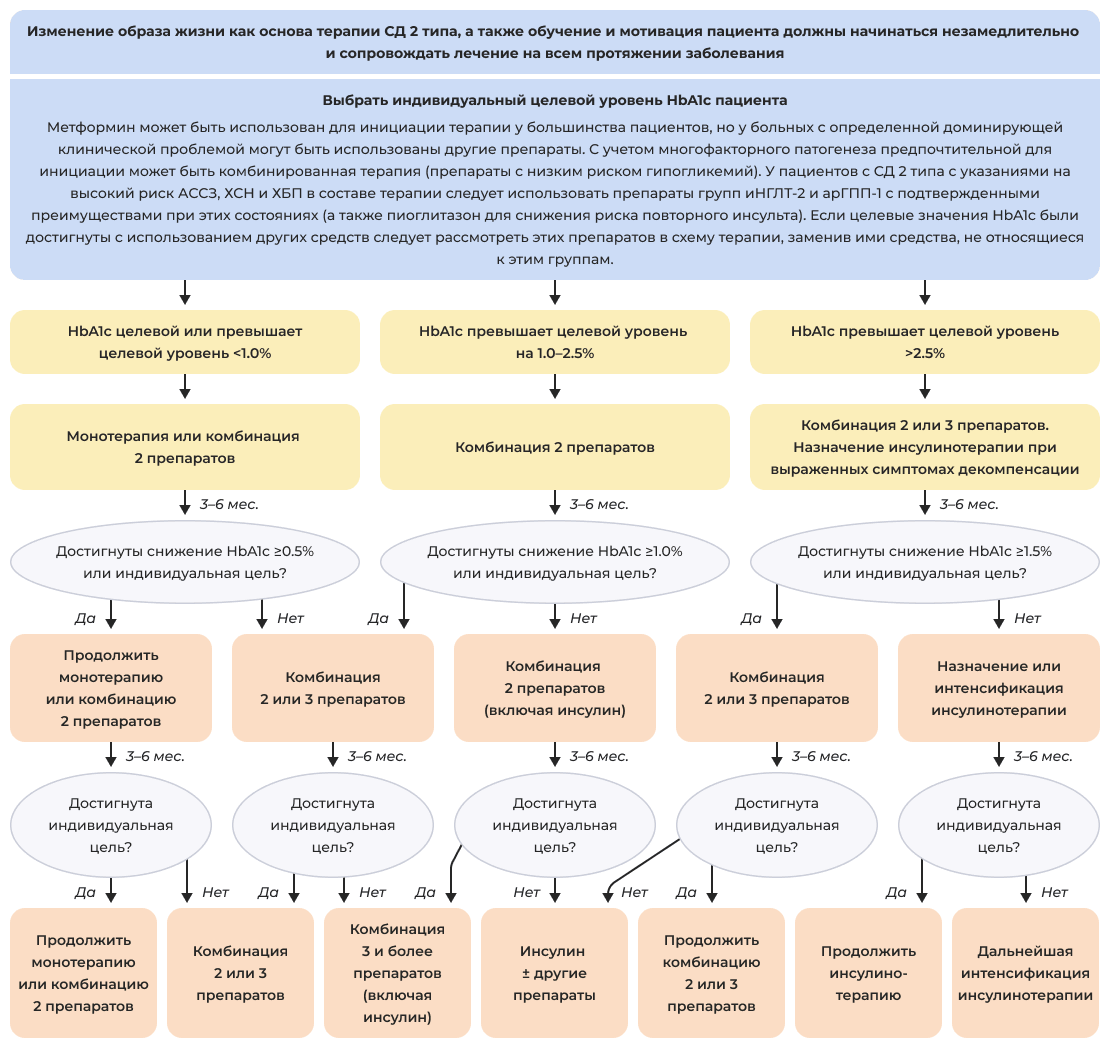
Список сокращений: HbA1C — гликированный гемоглобин; АР ГПП-1 — агонист рецепторов глюкагоноподобного пептида-1; АССЗ — атеросклеротическое сердечно-сосудистое заболевание; иНГЛТ2 — ингибитор натрий-глюкозного ко-транспортера-2 типа; СД 2 — сахарный диабет 2 типа; ХБП — хроническая болезнь почек; ХСН — хроническая сердечная недостаточность.
Примечание: Индивидуальный подход к больному с определением индивидуального целевого уровня гликированного гемоглобина (HbA1C) должен являться основой выбора стратегии сахароснижающего лечения. Мониторинг эффективности терапии по уровню HbA1C рекомендуется осуществлять каждые 3 месяца. Принятие решения об интенсификации не позже, чем через 6 месяцев (у лиц с низким риском целесообразно не позже, чем через 3 месяца). Выбор препаратов в составе комбинаций или при непереносимости метформина проводится с учётом рекомендаций по персонализированному выбору. При использовании комбинаций следует учитывать рациональность сочетаний препаратов. Значительная часть сочетаний доступна в составе готовых комбинаций. Деинтенсификиция и изменение терапии возможны на любом этапе лечения.
Адаптировано из [1].
Персонализация выбора сахароснижающих препаратов в зависимости от стадии ХБП
| Рекомендованы (приоритет) | Безопасны / нейтральны | Ограничения |
| Хроническая болезнь почек С 1–3а (расчетная скорость клубочковой фильтрации (СКФ) ≥45 мл/мин/1,73 м2) | ||
При альбуминурии (>3 мг/ммоль) и / или СКФ <60 мл/мин/1,73м2): 1 линия:
2 линия:
|
| Препараты сульфонилмочевины (глибенкламид при расчетной скорости клубочковой фильтрации <60 мл/мин/1,73 м2) |
| Хроническая болезнь почек С 3б–5 (расчетная скорость клубочковой фильтрации <45 мл/мин/1,73 м2) | ||
1 линия:
2 линия:
Если есть противопоказания к ингибиторам натрий-глюкозного ко-транспортера 2-го типа или неперносимость:
|
|
|
Факторы, связанные с пациентом и влияющие на выбор иных сахароснижающих препаратов, кроме иНГЛТ2 и метформина, при СД 2 и ХБП
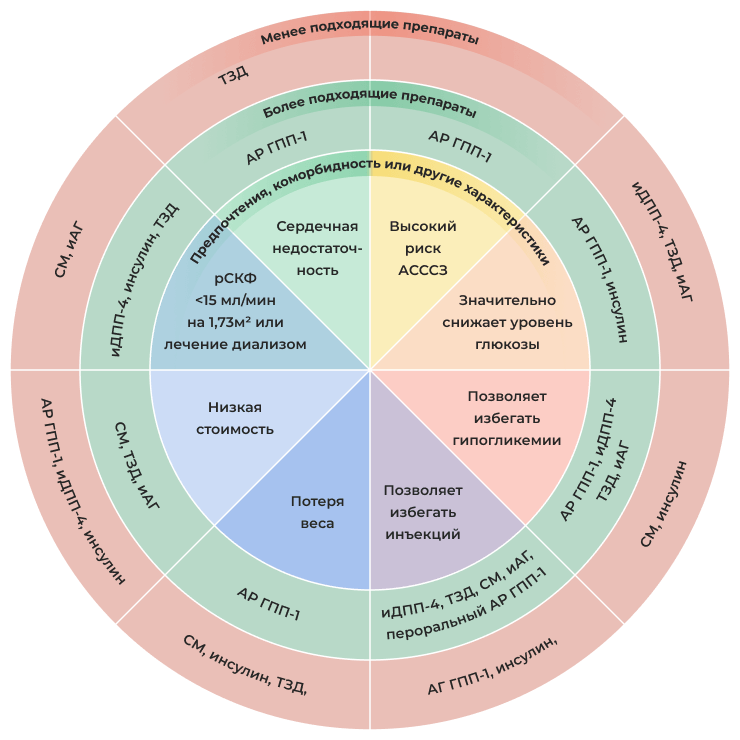
Список сокращений: АР ГПП-1 — агонисты рецептора глюкагоноподобного пептида-1; АСССЗ — атеросклеротические сердечно-сосудистые заболевания; иАГ — ингибиторы альфа-глюкозидазы; иДПП-4 — ингибиторы дипептидилпептидазы-4; иНГЛТ2 — ингибиторы натрий-глюкозного ко-транспортера 2-го типа; рСКФ — расчетная скорость клубочковой фильтрации; СМ — препараты сульфонилмочевины; ТЗД — тиазолидиндионы.
Адаптировано из [5].
Практический подход к назначению иНГЛТ-2 у пациентов с СД 2 и ХБП
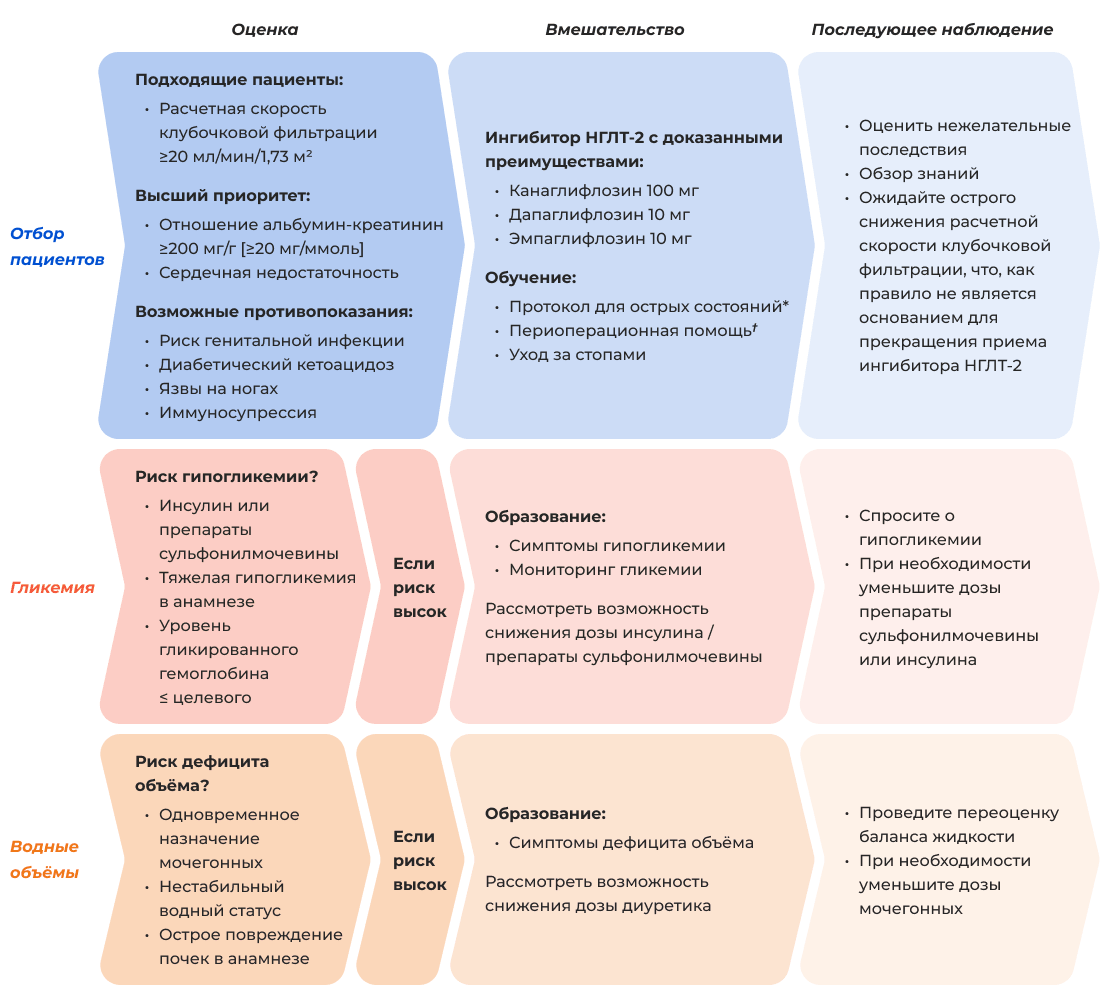
Примечание: * — Протокол для острых состояний (при остром заболевании, больших физических нагрузках или употреблении алкоголя): временно воздержитесь от иНГЛТ2, продолжайте пить и есть (по возможности), чаще проверяйте уровень глюкозы и кетонов в крови и своевременно обращайтесь за медицинской помощью.
† — Перипроцедурная/периоперационная помощь:
• информировать пациентов о риске диабетического кетоацидоза;
• воздержаться от иНГЛТ2 в день процедур в дневном стационаре и ограничить голодание до необходимого минимума; воздержаться от приема иНГЛТ2 по крайней мере за 2 дня до процедуры/хирургического вмешательства, требующего 1 или более дней пребывания в больнице и/или подготовки кишечника (что может потребовать увеличения дозы других сахароснижающих препаратов в течение этого времени), измерьте уровень глюкозы и кетонов в крови при поступлении в больницу (проводите запланированную процедуру/хирургическое вмешательство, если состояние пациента удовлетворительное и уровень кетонов <1,0 ммоль/л), возобновите прием иНГЛТ2 после процедуры/хирургического вмешательства только при нормальном потреблении пищи и жидкости.
Адаптировано из [5].
Алгоритм индивидуализированного выбора целей терапии СД по HbA1c
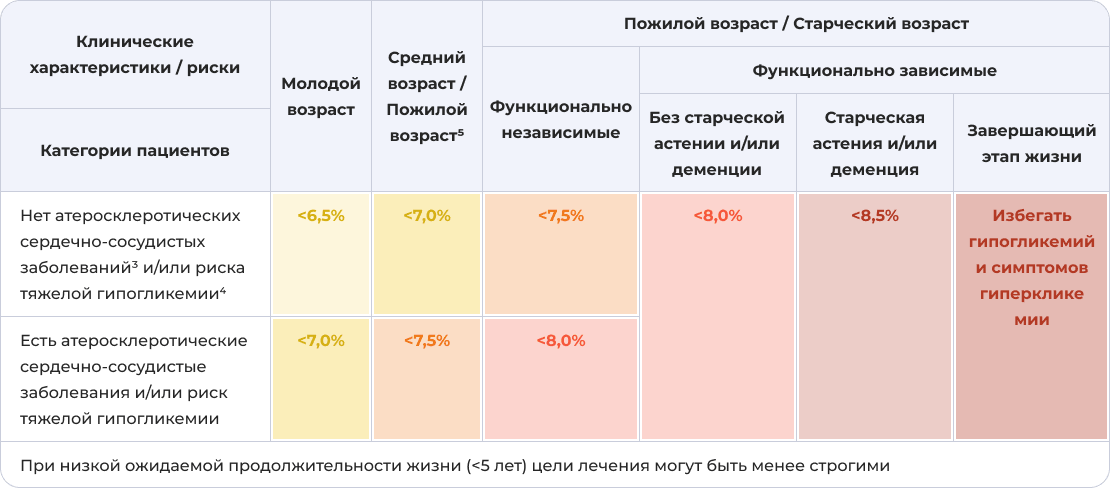
Примечание: 1 — Данные целевые значения не относятся к детям, подросткам и беременным женщинам.
2 — Нормальный уровень в соответствии со стандартами DCCT (Diabetes Control and Complications Trial — рандомизированное контролируемое исследование, которое изучало связь между контролем гликемии и развитием осложнений сахарного диабета: до 6%.
3 — Ишемическая болезнь сердца (инфаркт миокарда в анамнезе, шунтирование/стентирование коронарных артерий, стенокардия); нарушение мозгового кровообращения в анамнезе; заболевания артерий нижних конечностей (с симптоматикой).
4 — Основными критериями риска тяжелой гипогликемии являются: тяжелая гипогликемия в анамнезе, бессимптомная гипогликемия, большая продолжительность сахарного диабета, хроническая болезнь почек С3-5, деменция.
5 — Если в состав терапии СД входят только препараты с низким риском гипогликемий.
Адаптировано из [1].
Источники информации
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под редакцией И.И. Дедова, М.В. Шестаковой, О.Ю. Сухаревой. – 12-й выпуск. – М.; 2025.
- Российская ассоциация эндокринологов. Сахарный диабет 2 типа у взрослых. Клинические рекомендации 2022. Доступ: . https://cr.minzdrav.gov.ru/preview-cr/290_2.
- Ratan Y, Rajput A, Pareek A, Pareek A, Singh G. Comprehending the Role of Metabolic and Hemodynamic Factors Alongside Different Signaling Pathways in the Pathogenesis of Diabetic Nephropathy. Int J Mol Sci. 2025;26(7):3330. doi:10.3390/ijms26073330.
- Sugahara M, Pak WLW, Tanaka T, Tang SCW, Nangaku M. Update on diagnosis, pathophysiology, and management of diabetic kidney disease. Nephrology (Carlton). 2021;26(6):491-500. doi:10.1111/nep.13860.
- Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. Kidney Int. 2022;102(5S):S1–S127. Доступ: https://doi.org/10.1016/j.kint.2022.06.008. Перевод на русский язык А.Ю. Земченкова, К.А. Вишневского и А.Ш. Румянцева, под редакцией Е.В. Захаровой.
Выпуск №4


Примечание: Цифровые значения внутри таблицы — рекомендуемые показатели кратности определения лабораторных обследований (количество раз за год). Зеленый цвет означает отсутствие признаков ХБП по расчетной СКФ или альбуминурии, скрининг показан один раз в год. Для мониторинга диагностированной ХБП предлагаемая частота мониторинга варьируется от одного раза в год (желтый) до 4 и более раз в год (т. е. каждые 1–3 месяца (темно-красный)) в зависимости от риска прогрессирования ХБП и осложнений.
Источник: Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
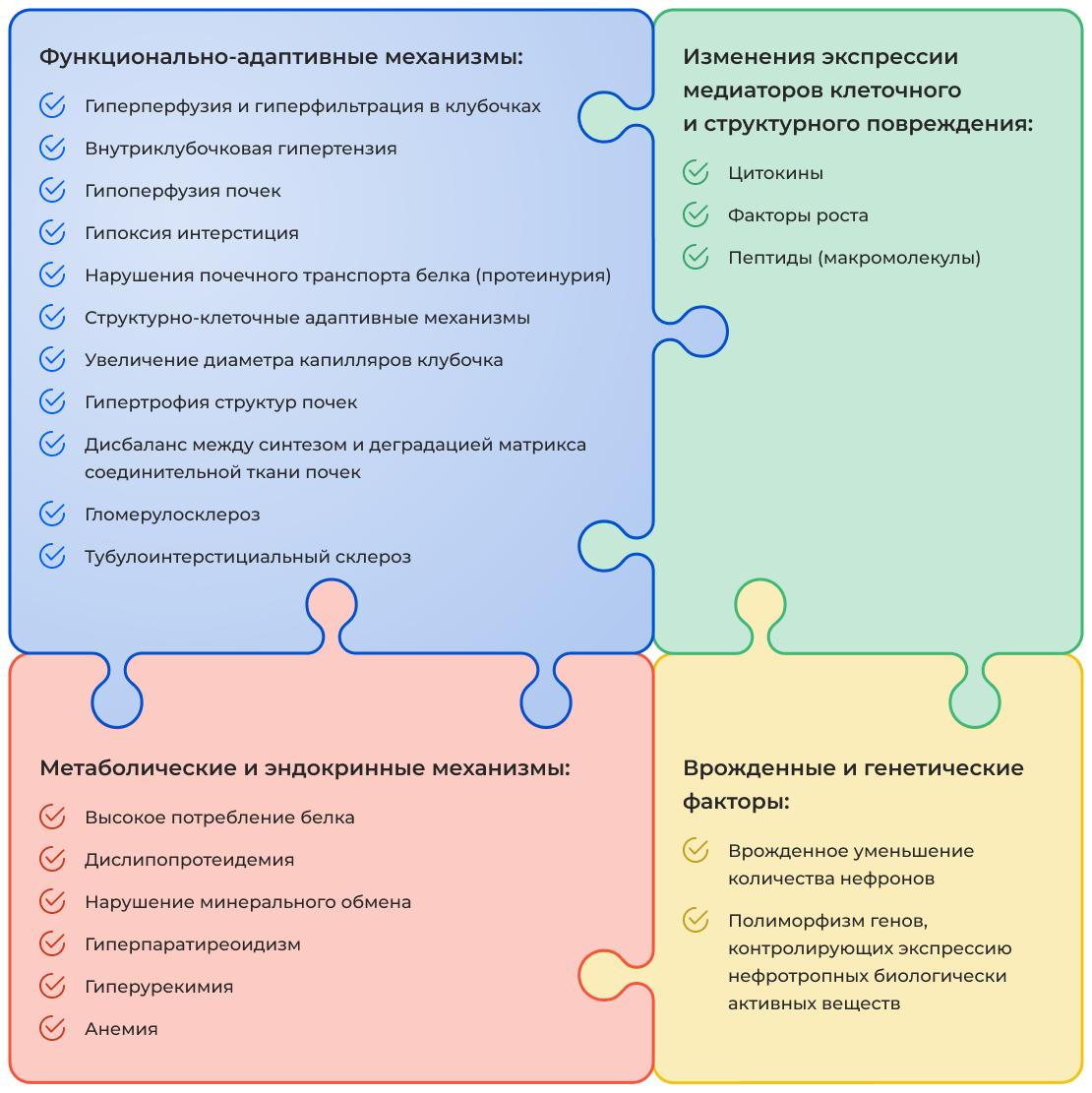
Основные механизмы патогенеза хронической болезни почек
Несмотря на то, что хроническая болезнь почек ХБП — это наднозологическое понятие, которое объединяет разные по этиологии состояния, приводящие к повреждению почек, существуют общие механизмы развития состояния вне зависимости от причины. Условно можно выделить четыре группы механизмов повреждения почек [1].
В концепции рассмотрения ХБП важная роль относится к факторам риска формирования патологии [1]
| Немодифицируемые | Модифицируемые |
|
|
Адаптировано из [1].
Значение альбуминурии
В рекомендациях KDIGO (Kidney Disease: Improving Global Outcomes — инициатива по улучшению глобальных исходов лечения пациентов с хронической болезнью почек) по диагностике и лечению ХБП 2012 отмечено, что классификация ХБП должна основываться на расчёте скорости клубочковой фильтрации (рСКФ) и количественном значении альбуминурии (АУ). [2]. Более точным показателем считается АУ, которая определенна в отношении к уровню креатинина мочи.
В рекомендациях KDIGO по диагностике и лечению ХБП 2024 предложен подход CGA (cause, glomerular filtration rate, albuminuria — причина, СКФ, АУ), который позволяет максимально рано выявлять ХБП и обеспечивает более персонифицированный подход к ведению пациентов. Также в обновленной версии рекомендаций KDIGO впервые озвучена стратегия более детального определения риска с учётом не только СКФ и АУ, но и по конкретным нозологическим единицам, наличие которых связано со стадией ХБП (таблица 2).
Клиническое значение одновременного определения и контроля в динамике АУ наравне со скоростью клубочковой фильтрации (СКФ) подтверждается данными Консорциума по прогнозированию ХБП, в котором отмечено, что более низкая фильтрационная функция почек и более высокое значение АУ на основе отношения альбумина к креатинину мочи связаны с более высокой частотой неблагоприятных исходов, включая почечные события, сердечно-сосудистые заболевания и госпитализацию [3].
Связь стадии ХБП по расчетной СКФ, уровню креатинина и цистатина С, а также отношению альбумина к креатинину с риском 10 распространенных осложнений в зависимости от возраста
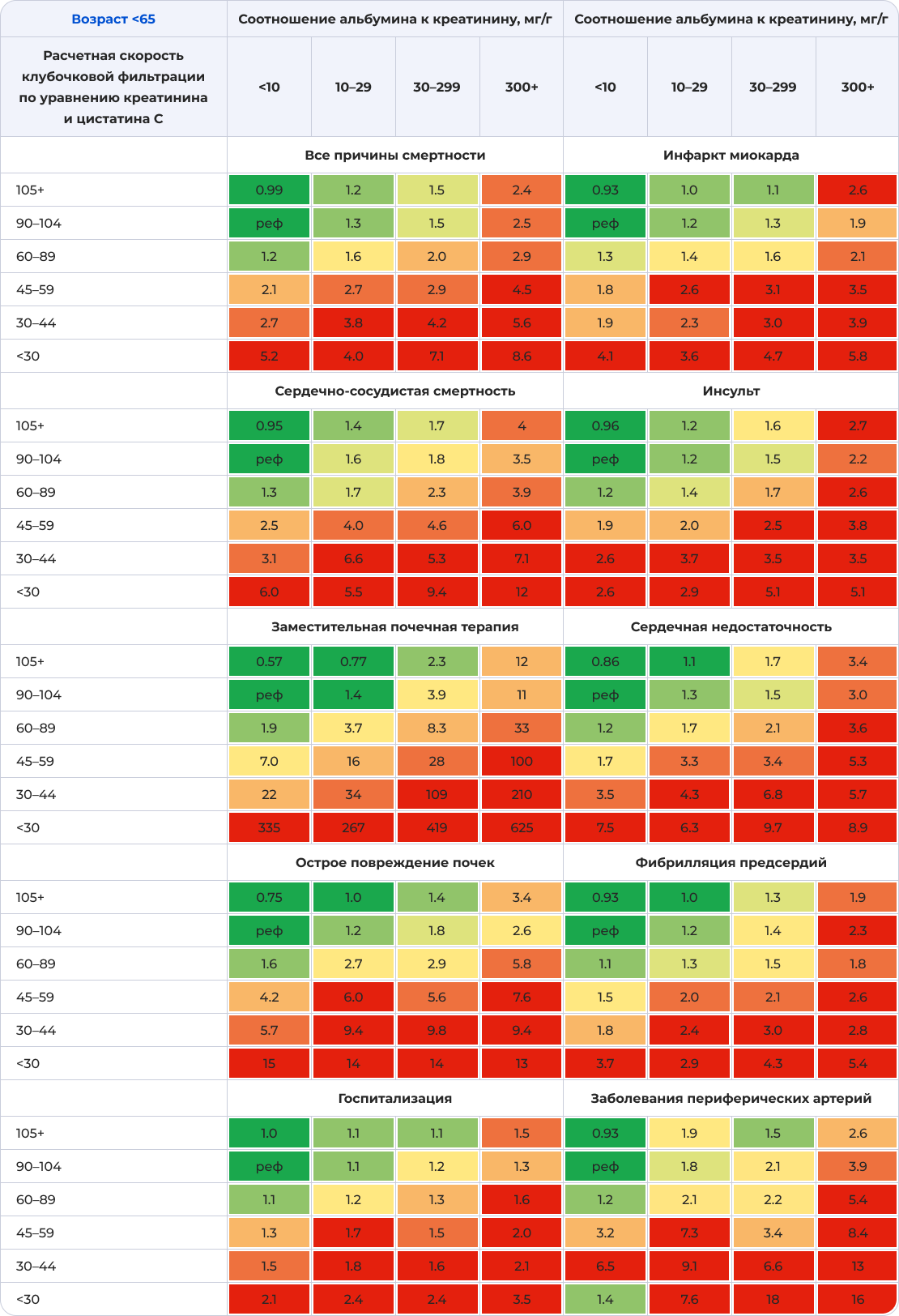
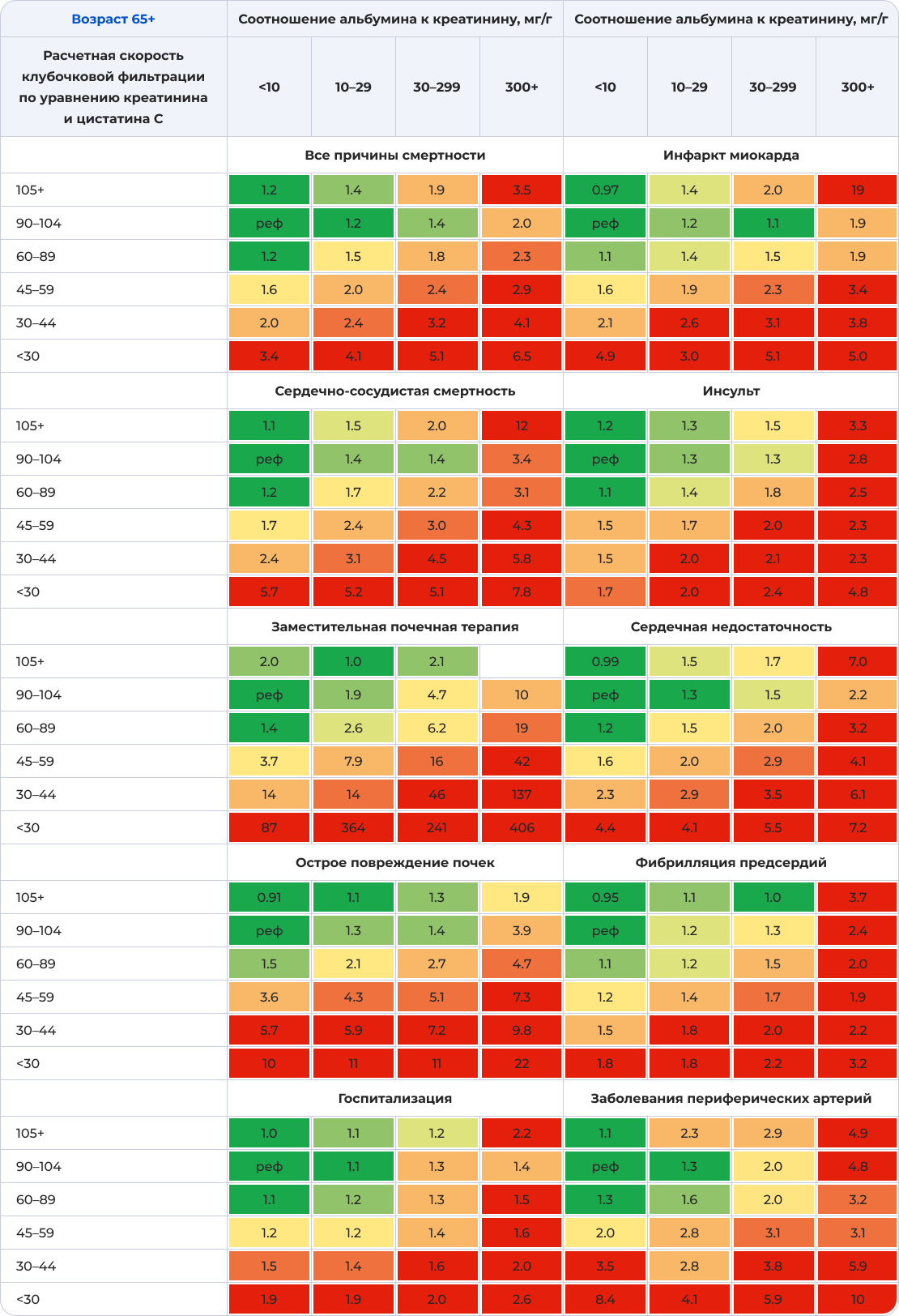
Примечание: Цифры отражают скорректированный коэффициент риска по сравнению с контрольной ячейкой. Корректировочные переменные включали возраст, пол, курение (в настоящее время, в прошлом или отсутствие курения в течение жизни), систолическое артериальное давление, общий уровень холестерина, холестерин липопротеидов высокой плотности, индекс массы тела, употребление антигипертензивные препараты, а также наличие в анамнезе диабета, ишемической болезни сердца, инсульта, сердечной недостаточности, фибрилляции предсердий, заболеваний периферических артерий, рака и хронической обструктивной болезни легких, если это необходимо. Цвета были определены для каждого результата отдельно с использованием следующего правила: процентиль, закрашенный самым темным зеленым цветом, соответствует доле клеток в таблице без ХБП (например, 6 из 24 клеток), а процентиль, закрашенный самым темным красным цветом, соответствует доле, которая, как ожидается, будет подвержена наибольшему риску (например, 5 из 24 ячеек). Таким образом, количество зеленых и красных клеток одинаково для всех исходов, но закономерности могут различаться.
Адаптировано из [1].
Алгоритм скрининга для диагностики хронической болезни почек
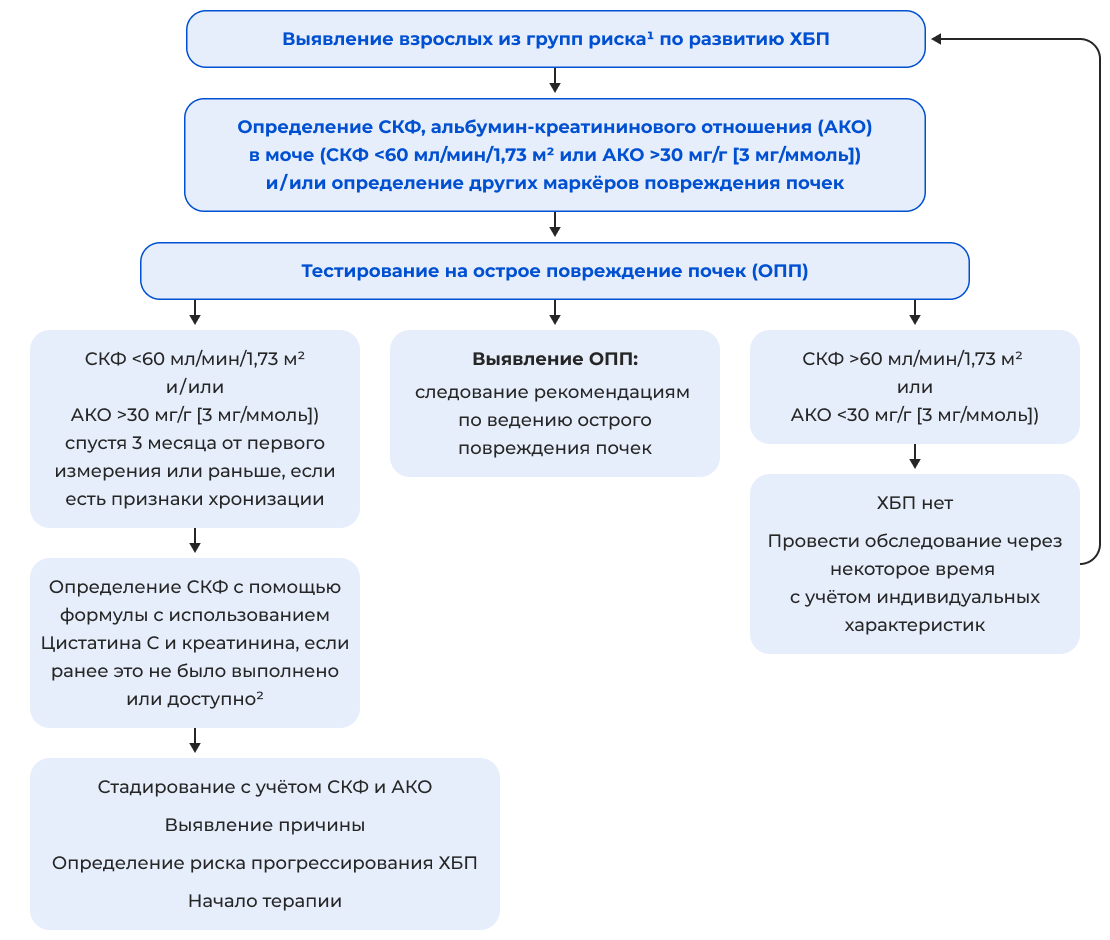
Сокращения: АКО — альбумин-креатининовое отношение; ОПП — острое повреждение почек; СКФ — скорость клубочковой фильтрации; ХБП — хроническая болезнь почек.
Примечание: 1 — Группы риска: пациенты с сахарным диабетом, сердечно-сосудистыми заболеваниями (в т.ч. с артериальной гипертензией, сердечной недостаточностью), лица с перенесённым ОПП, ожирением, другими сопутствующими заболеваниями высокого риска (например, системная красная волчанка, воздействие окружающей среды, прием нефротоксичных препаратов, генетические факторы, преэклампсия, низкий вес при рождении). 2 — рСКФ можно оценить с помощью уравнения оценки на основе креатинина, за исключением следующих состояний: пациенты с ампутацией больших конечностей, травмой спинного мозга, нервно-мышечными заболеваниями, тяжелым недоеданием, сердечной недостаточностью в поздней стадии и заболеваниями печени, где следует рассмотреть либо использование комбинированного креатинин-цистатин С расчетного СКФ, или по цистатину С, или измерение СКФ по моче или плазменному клиренсу.
Адаптировано из [4].
Амбулаторное наблюдение за пациентом с ХБП
Основные задачи лечащего врача в ведении пациента, страдающего ХБП:
Лечение для замедления прогрессирования патологии почек и снижения риск смертности.
Контроль сопутствующих заболеваний для улучшения сердечно-сосудистого и почечного прогноза.
Мониторинг прогрессирования заболевания с учётом индивидуальной стратификации риска.
Адаптировано из [5].
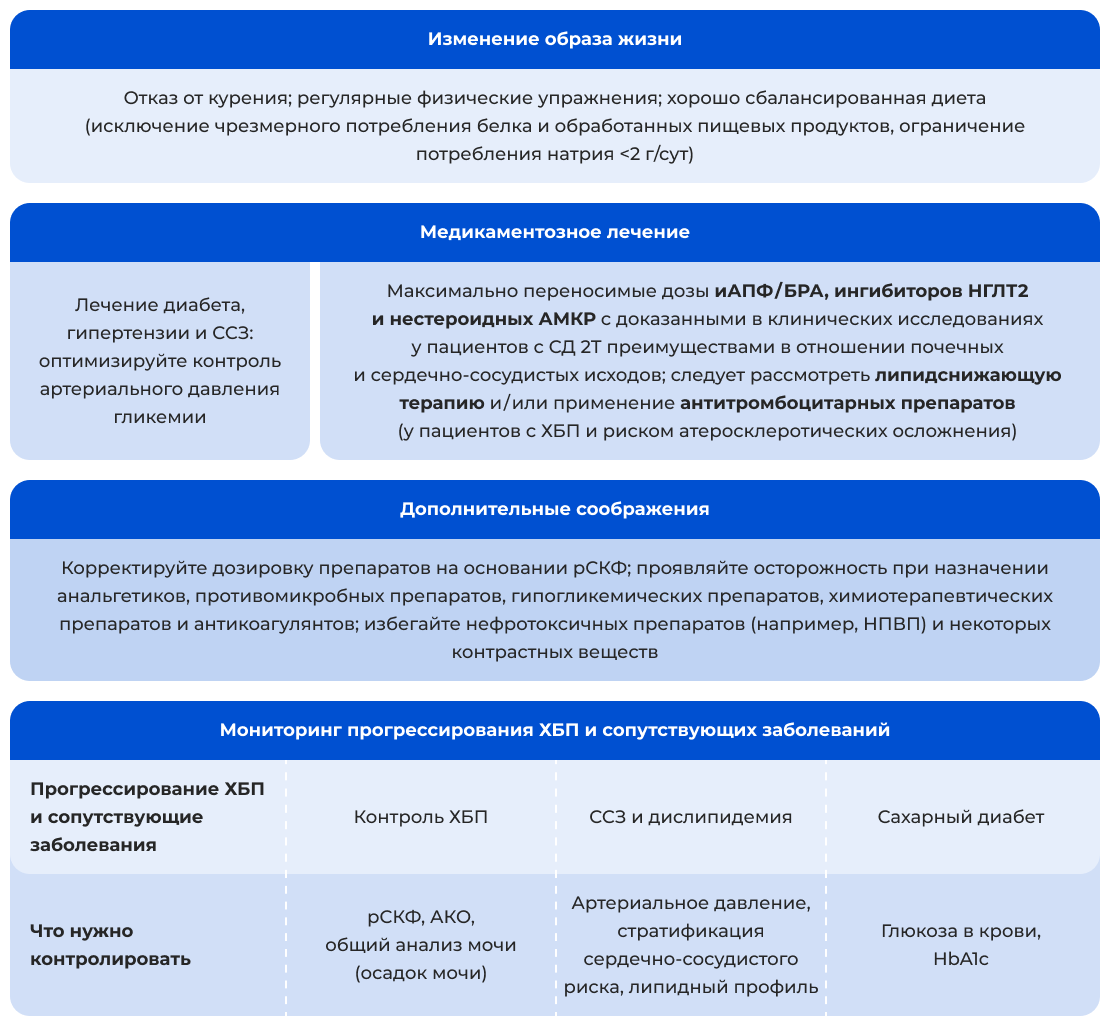
Сокращения: АКО — альбумин-креатининовое отношение; иАПФ/БРА — ингибиторы ангиотензин превращающего фермента/блокаторы рецептора ангиотензина; НГЛТ2 — натрий-глюкозный котранспортёр 2 типа; НПВП — нестероидные противовоспалительные препараты; ОПП — острое повреждение почек; рСКФ — расчётная скорость клубочковой фильтрации; ССЗ — сердечно-сосудистые заболевания; ХБП — хроническая болезнь почек; HbA1c — гликированный гемоглобин.
Адаптировано из [5].
Источники информации
- Ассоциация нефрологов. Хроническая болезнь почек (ХБП). Клинические рекомендации 2024 https://cr.minzdrav.gov.ru/view-cr/469_3#doc_a3
- Stevens PE, Levin A. Kidney Disease: Improving Global Outcomes Chronic Kidney Disease Guideline Development Work Group Members. Evaluation and management of chronic kidney disease: synopsis of the kidney disease: improving global outcomes 2012 clinical practice guideline. Ann Intern Med. 2013 Jun 4; 158(11): 825-30. doi: 10.7326/0003-4819-158-11-201306040-00007
- Writing Group for the CKD Prognosis Consortium. Estimated Glomerular Filtration Rate, Albuminuria, and Adverse Outcomes: An Individual-Participant Data Meta-Analysis. JAMA. 2023;330(13):1266–1277. doi:10.1001/jama.2023.17002
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int. 2024 Apr;105(4S):S117-S314. doi: 10.1016/j.kint.2023.10.018.
- https://www.theisn.org/initiatives/toolkits/ckd-early-screening-intervention/?utm_source=ISN+Mailing+list&utm_campaign=772f10fc50-ISN-SpecialProject&utm_medium=email&utm_term=0_-772f10fc50-%5BLIST_EMAIL_ID%5D&fbclid=PAAabGRlVx3UCwN2hvafx1TGD71qPz9CErxwCmk5LVfy8uSCDkgQ5y04PBB0k%23PrimaryCare#PrimaryCare
Калькулятор СКФ
Скорость клубочковой фильтрации (СКФ) – количество крови очищаемой почками за определенный период времени. СКФ является основным показателем для оценки функции почек и стадии почечной недостаточности.
Калькулятор оценки скорости клубочковой фильтрации с использованием формулы CKD-EPI
Результат
Пожалуйста, заполните данные для получения результата
| Обозначение стадий ХБП | Характеристика глобальной функции почек | Уровень СКФ, мл/мин/1,73 м² |
| С1 | Высокая или оптимальная | > 90 |
| С2 | Незначительно сниженная | 60 – 89 |
| С3а | Умеренно сниженная | 45 – 59 |
| С3б | Существенно сниженная | 30 – 44 |
| С4 | Резко сниженная | 15 – 29 |
| С5 | Терминальная почечная недостаточность | < 15 |
Общая характеристика лекарственного препарата Форсига (таблетки, покрытые пленочной оболочкой, 5 мг,10 мг).
Материал предназначен для специалистов здравоохранения. Имеются противопоказания. Перед назначением ознакомьтесь, пожалуйста, с общей характеристикой лекарственного препарата Форсига (дапаглиолозин).
ООО «Астразенека Фармасьютикалз», 123112, город Москва, 1-й Красногвардейский проезд, дом 21, строение 1, этаж 30. Тел.: +7 (495) 799-56-99, www.astrazeneca.ru
RU-27785. Дата одобрения: 12.02.2026. Дата истечения: 11.02.2028.
Калькулятор СКФ (формула 2021 г.)